Les gènes X et Y
Fondamentalement, le fait de naitre homme ou femme se définit génétiquement très tôt, à savoir lorsque les noyaux de l’ovule et du sperme se rencontrent et forment un embryon. En général, la combinaison d’un chromosome X avec un chromosome Y permet le développement des caractères sexuels mâles, alors que deux Chromosomes X la formation de caractères sexuels féminins.
La formation des organes et le développement de glandes productrices d’hormones entraîne pour le fétus la formation des caractères sexuels typiques pour l’homme. La formation de testostérone dans les testicules, surtout à la puberté est alors l’une des forces motrices de cette détermination sexuelle et est aussi importante pour la formation des caractères sexuels secondaires, comme la forte pilosité, la mue de la voix ou la plus forte croissance des muscles chez l’homme.
Approfondissements
L’appareil génital masculin
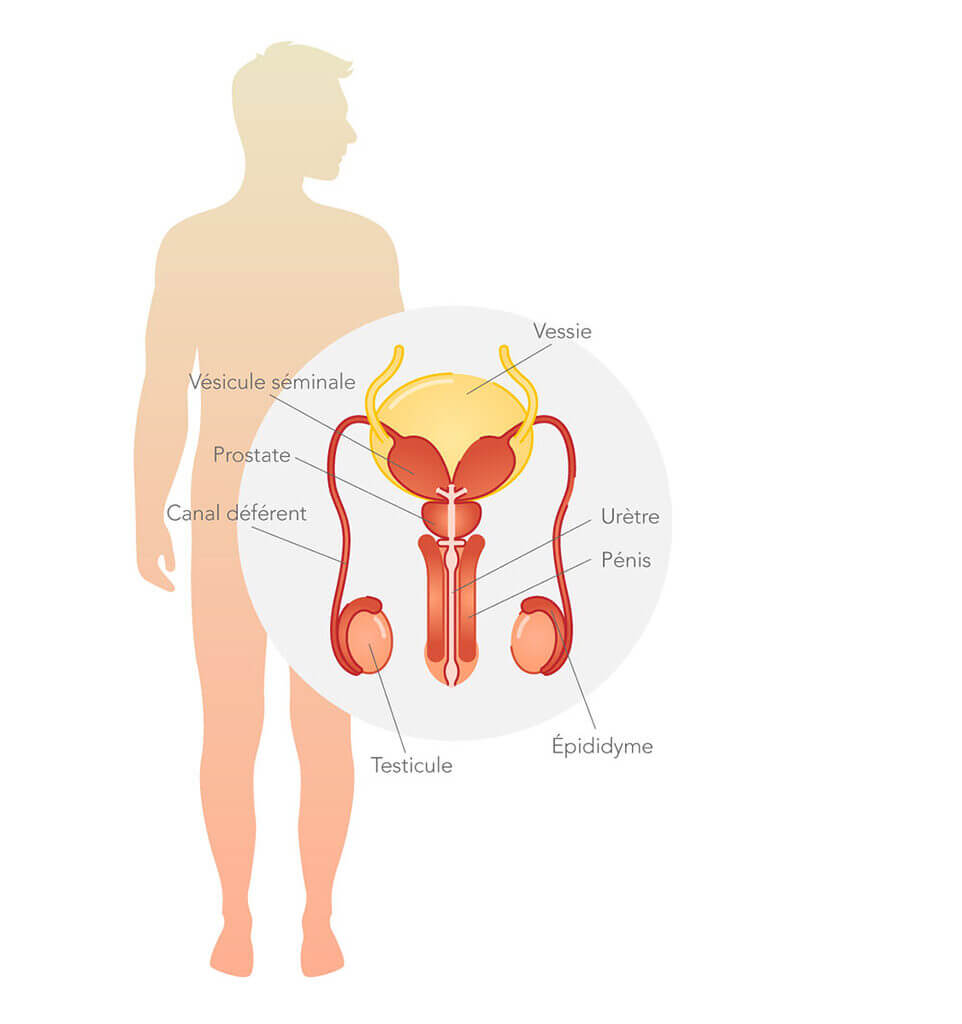
Les organes urogénitaux et sexuels sont partiellement reliés chez l’homme, ainsi qu’on le constate sur l’urètre. L’urètre de l’homme mesure de 20 à 25 cm et évacue l’urine de la vessie. Dans l’urètre de l’homme la prostate et les canaux déférents (Ductus deferens) trouvent aussi leur issue, ce qui signifie que l’urètre de l’homme ne transporte pas seulement vers l’extérieur de l’urine, mais aussi le sperme et les sécrétions de la prostate.
Les glandes de Cowper (Glandula bulbourethralis), les vésicules séminales (Vesciculae seminales) et la prostate font également partie des organes internes de l’homme. Ces trois glandes produisent le liquide séminal qui transporte le sperme, l’active et le protège.
Les organes sexuels externes de l’homme sont le pénis et le scrotum. Dans le scrotum se trouvent les testicules et l’épididyme. C’est dans les testicules que se produisent le sperme et la testostérone. La formation du sperme et la synthèse de la testostérone dans les testicules dure toute la vie, mais diminue toutefois lentement et progressivement avec l’âge, dès à partir de 40 ans. Au contraire des femmes pour qui la ménopause représente la fin abrupte de la fertilité, l’homme reste théoriquement apte à procréer jusqu’à un âge avancé. Néanmoins, on parle aussi pour l’homme de ce que l’on appelle l’andropause, ce qui signifie la réduction progressive de la synthèse de la testostérone et de la production de sperme.
Les vaisseaux sanguins et l’érection
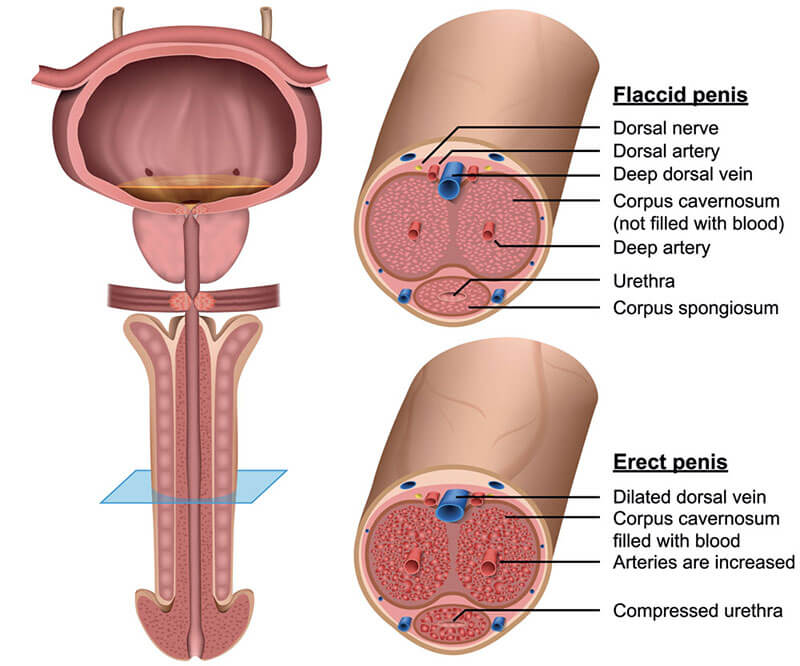
L’érection est un processus physiologique complexe qui implique à la fois les processus neuronaux centraux et les structures anatomiques périphériques (pénis et tissu érectile). Une érection peut déjà survenir en raison d’une excitation psychique et être en outre secondée par stimulation mécanique périphérique : la condition d’une érection est le fonctionnement parfait du système vasculaire, surtout des artères de la zone du bassin et des jambes, responsables de l’irrigation sanguine de la structure du sexe masculin. Une déficience du flux sanguin dans ces zones suite à des maladies telles que le diabète ou l’athérosclérose peut nuire à une érection.
L’érection est fondamentalement un effet physique provoqué par le flux du sang des gros vaisseaux sanguins du bassin dans le pénis. Mais ce processus ne fonctionne pas de manière autonome. Il nécessite une stimulation centrale, une excitation, pour que les vaisseaux sanguins s’ouvrent dans cette zone et que le sang se transporte dans le tissu érectile (corpi cavernosi et spongiosum) du pénis. Pour que le sang ne sorte pas immédiatement des veines des tissus érectiles, les veines sont comprimées au-dessous d’une conjonctive rude et raide à la base du pénis (albuginée) de manière à ce qu’un reflux du sang ne soit plus possible pendant l’érection. Cette albuginée agit donc à la base du pénis comme une fermeture et empêche le reflux du sang du tissu érectile si celui-ci est saturé du fait de la compression des veines sous-jacentes. L’érection est ainsi maintenue.
Les nerfs et l’érection
Le système nerveux central et les nerfs qui mènent les artères au tissu érectile jouent un rôle majeur pour le fonctionnement de l’érection. Les impulsions nécessaires qui provoquent l’élargissement des vaisseaux sanguins du pénis viennent du système nerveux central. La motivation et par conséquent les impulsions viennent des zones cérébrales responsables du traitement des émotions (système limbique).
Le système limbique dans le SNC est aussi responsable du traitement de toutes les autres composantes émotionnelles de notre vie, telle que la peur ou le stress. Il n’est donc pas étonnant que la libido et la virilité souffrent aussi en cas d’états anxieux ou de stress.
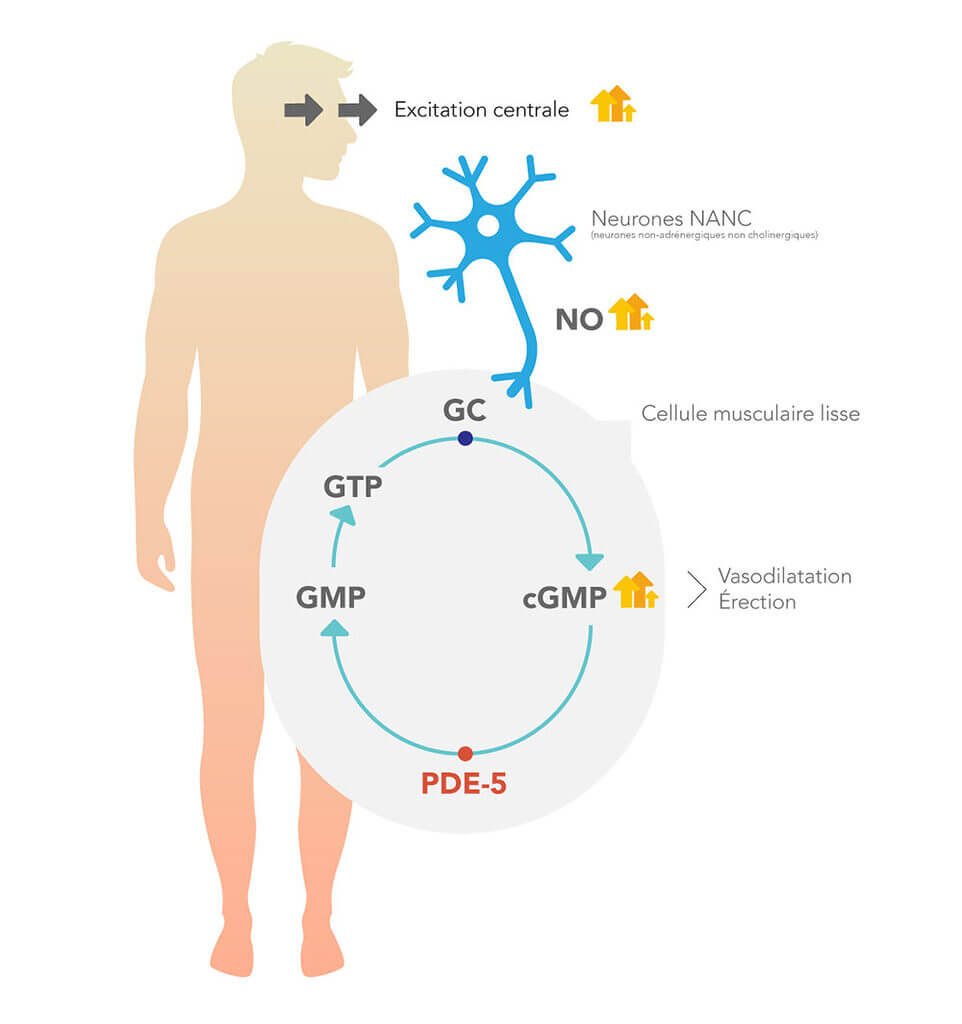
Lors d’une excitation du système nerveux central (excitation centrale) les terminaisons nerveuses se libèrent vers les vaisseaux sanguins qui remplissent le tissu érectile d’une substance qui provoque une dilatation locale des vaisseaux. Cette substance, le monoxyde d’azote (NO), provoque une dilatation des parois des artères, permettant au sang d’émerger dans le tissu érectile. Sans excitation du système nerveux central, cette substance n’est pas transmise localement dans la périphérie. C’est pourquoi, sans excitation du système nerveux central aucune érection ne peut se produire.
Les mécanismes cellulaires qui provoquent une érection
Le monoxyde d’azote (NO) libéré des terminaisons nerveuses provoque dans les cellules des parois des vaisseaux un déplacement de métabolites (formation de cGMP) et une réduction du calcium intracellulaire. Sans la présence de calcium, les éléments contractiles des parois cellulaires se relâchent c’est ainsi que l’ensemble des vaisseaux amenant le sang au tissu érectile s’élargissent.
Tant que le monoxyde d’azote est en quantité suffisante, l’accumulation des métabolites tels que la guanosine monophosphate cyclique (cGMP) se maintient. Ce métabolite assure que le calcium reste en dehors de la cellule et que le vaisseau reste dilaté. Comme dans tout processus biochimique intracellulaire, certains processus inverses contrarient une trop forte accumulation de métabolites.
Le cGMP qui s’est accumulé dans la cellule sous l’effet du monoxyde d’azote est détruit par un enzyme intracellulaire, la phosphodiestérase (PDE), qui fait diminuer les concentrations de cGMP intracellulaires, entrainant un nouveau rétrécissement des vaisseaux et donc la fin de l’érection.
Pour maintenir une érection il est donc indispensable qu’outre la motivation tous les mécanismes cellulaires se déroulent eux aussi
sans problème, afin d’avoir toujours suffisamment de cGMP au niveau intracellulaire. Ceci peut être atteint soit par libération continuelle de monoxyde d’azote (NO) aux terminaisons nerveuses, soit par arrêt de la destruction de la cGMP par inhibition de la phosphodiestérase (PDE) dans les cellules des parois des vaisseaux. L’une des principales conditions pour une érection satisfaisante est et reste un système vasculaire intact, ainsi que nous l’avons mentionné plus haut.
Mécanismes cellulaires qui provoquent une érection (Illustration)
A travers une stimulation centrale les terminaisons nerveuse relâchent le NO qui induit la formation de cGMP qui par la déplétion du calcium intracellulaire provoque une vasodilatation des vaisseaux péniens en conduisant à l’érection.
Légende
NO: monoxyde d’azote
GC: guanylate cyclase
GMPc: guanosine monophosphate cyclique
PDE-5: inhibiteur de la phosphodiestérase 5
GMP: guanosine monophosphate
GTP: guanosine triphosphate