
Die Wundheilung
Die Wundheilung ist der gesamte Prozess, bei dem eine offene Wunde verschlossen und das Gewebe in seinem ursprünglichen Zustand wiederhergestellt wird. Die Wundheilung verläuft in mehreren Phasen, welche zur Reinigung und Vernarbung des Gewebes führen. Die Wundheilung wird im Allgemeinen in vier Phasen unterteilt, welche am Ende zur Wiederherstellung des ursprünglichen Gewebes führen.
Nicht immer verläuft die Wundheilung reibungslos. Krankheiten des Patienten, wie Diabetes oder Durchblutungsstörungen, oder Infekte in der Wunde können die Wundheilung verlangsamen oder sogar behindern.
Phasen der Wundheilung
Die Initialphase
Bei einer akuten Verletzung wie einer Schnitt- oder Schürfwunde kommt es häufig zur Schädigung von Blutgefässen und folglich zu Blutungen. Die Erfahrung zeigt uns, dass die Blutung in der Regel innerhalb von wenigen Minuten von allein aufhört. In der Tat reagieren die Blutgefässwände nach der Verletzung von Blutgefässen, indem sie sich zusammenziehen und den Blutverlust stoppen. Das ausgetretene Blut koaguliert, indem das Fibrin mit den Erythrozyten einen stabilen Blutklotz bildet, welcher das verletzte Gewebe abdeckt.
Die Blutkruste, die sich bei einer offenen Verletzung bildet, ist die natürliche Abdeckung der Wunde. Unter dieser Abdeckung spielen sich die weiteren Prozesse der Wundheilung ab. Aufgrund der Blutgefässschädigung
verringert sich die Blutversorgung im Bereich der Wunde. Es kommt zu einer sogenannten vorübergehenden vaskulären Stauphase, bei der das Gewebe mangelhaft durchblutet ist.
Der Prozess der Blutstillung beinhaltet die Abscheidung von Fibrin aus dem Plasma und die Bindung von Erythrozyten für die Bildung eines Blutkoagulums. Mit der Bildung eines oberflächlichen Blutklotzes wird die Blutung gestoppt.
Um die Wundheilung zu fördern, ist es empfehlenswert, die Wunde mit einem Pflaster oder Verband abzudecken und so die Krustenbildung zu verhindern. Durch das Anbringen eines Verbandes oder eines Pflasters lässt sich ein feuchtes Milieu in der Wunde aufbauen, welches die Beweglichkeit der Zellen und somit den Prozess der Wundheilung fördert.

Praktische Tipps zur Initialphase
Eine frische Wunde ist immer als infektionsgefährdet anzusehen. Deshalb ist es wichtig, eine frische Wunde ausreichend zu reinigen und zu desinfizieren. Die Reinigung der Wunde kann mit Leitungswasser (Dusche) oder einer physiologischen Kochsalzlösung vorgenommen werden. Es ist darauf zu achten, dass mit dem Wasserstrahl und einer weichen Bürste alle Fremdkörper aus der Wunde entfernt werden.
Eine Schürfwunde ist meistens durch den Kontakt mit verschmutzten Oberflächen wie Asphalt oder Erde verunreinigt. Sie gilt deshalb als potentiell infiziert. Bevor die Wunde mit einem Verband versorgt wird, soll sie deshalb mit Wasser oder einer Lösung gereinigt werden. Es ist wichtig, dass alle Fremdkörper aus der Wunde entfernt werden, weil sie sonst später zu Infektherden werden könnten.
In der modernen Wundversorgung hat sich die feuchte Wundbehandlung durchgesetzt. In der Praxis heisst das, dass die Wunde in jedem Fall mit einem Wundverband oder einem genügend grossen Pflaster abgedeckt werden soll. Mit dem Verband wird die Wunde feucht gehalten. Unter dem Verband gehört in der Regel auch ein feuchtigkeitsspendendes und desinfizierendes Substrat dazu, wie beispielsweise eine wundheilende und desinfizierende Crème.
Die Entzündungsphase
Der Übergang zur Entzündungsphase ist fliessend. Durch die Schädigung des Gewebes entstehen Botenstoffe, welche an die Blutbahn abgegeben werden. Diese Botenstoffe bilden zusammen mit der mangelhaften Durchblutung im verletzten Gewebe den Anreiz für die Wanderung von weissen Blutzellen (Leukozyten) in das verletzte Gewebe. Die Migration der weissen Blutzellen und ihre Aktivität im verletzten Gewebe ist das, was wir gewöhnlich als Entzündung von aussen erkennen: Rötung, Schwellung, Wärme, Schmerzen sind die Kardinalsymptome der Entzündung. Die Leukozyten, die in das verletzte Gewebe migrieren, gehören zu den Fresszellen (Phagozyten) des Immunsystems. Es handelt sich hauptsächlich um Makrophagen und neutrophile Granulozyten, welche im verletzten Gewebe Zelltrümmer, totes Gewebe und schädigende Mikroorganismen auffressen und so unschädlich machen.
Die Entzündungsphase ist eine Phase der Reinigung der Wunde. Sie ist gekennzeichnet durch die Einwanderung von Phagozyten in das verletzte Gewebe. Die Phagozyten helfen die Wunde zu reinigen, indem sie schädliche
Mikroorganismen auffressen und so die Wunde keimfrei halten. Der Phagozytoseprozess bei Makrophagen und neutrophilen Granulozyten ist ein hochwirksames Instrument unserer Leukozyten, welches es ihnen erlaubt, alle krank machenden Erreger in unserem Körper zu eliminieren. Makrophagen und neutrophile Granulozyten gehören zu der sogenannten unspezifischen Immunabwehr des menschlichen Organismus.
Die Entzündungsphase in der Wundheilung ist somit eine Reinigungsphase, welche auf natürlichem Wege totes Material und infektiöse Erreger unschädlich macht. Die Entzündungsphase ist in einem gewissen Sinn der natürliche Prozess, der zu einer Desinfektion der Wunde führt und somit auch die Basis für ein weiteres Fortschreiten der Wundheilung darstellt. Läuft die Entzündungsphase nicht ordnungsgemäss ab, kann auch die Wundheilung nicht stattfinden. Typisch sind chronische Wunden (zum Beispiel offene Beine), welche in diesem Stadium verharren und nicht weiter im Wundheilungsprozess fortschreiten.
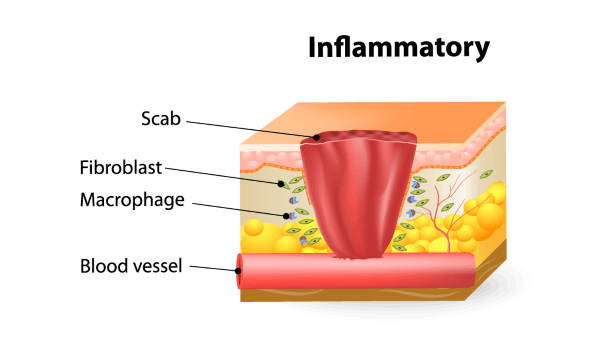
Praktische Tipps zur Entzündungsphase
Die Entzündungsphase folgt unmittelbar der Blutstillungsphase. Während die Blutstillungsphase nur wenige Minuten bis Stunden dauert, verläuft die Entzündungsphase über mehrere Tage, wenn nicht sogar Wochen. In der Entzündungsphase wird die Wunde von totem Gewebe und von schädlichen Mikroorganismen befreit. Da sich die Zellen des Immunsystems innerhalb der Wunde bewegen müssen, ist es angezeigt, die Wunde möglichst
feucht zu halten. Also gehört hier eine Wundabdeckung dazu.
Die Entzündungsphase ist eine heikle Phase der Wundheilung, in der sich entscheidet, ob die Wunde in das nächste Stadium übergehen wird. In dieser Phase ist die Unterstützung des Immunsystems mit desinfizierenden Mitteln wichtig. Je schneller schädliche Mikroorganismen aus der Wunde entfernt werden, desto eher schreitet auch die Wundheilung fort.
Ebenfalls wichtig ist die Unterstützung der Reinigungsphase mit Mitteln, welche die Mikroorganismen wirksam bekämpfen und die Wundheilung unterstützen. Wundcrèmen mit einer desinfizierenden Komponente und einem stimulierenden Einfluss auf die Entzündungsphase sind dazu geeignet.
Die Proliferationsphase
Aus dem Lateinischen stammt das Wort «Prolificum», was im weitesten Sinne bedeutet, sich zu vermehren. Bezogen auf die Wundheilung versteht man hierunter die Vermehrung von Zellen in der Wunde. In der Tat geht bei einigen Wunden, wie beispielsweise einer Schürfwunde, so viel Gewebe in der Haut verloren, dass die Neubildung des Gewebes zwangsläufig auch die Vermehrung der Zellen in der Wunde zur Folge hat. Wunden heilen jeweils von den untersten Hautschichten startend ab. Um beim Beispiel der Schürfwunde zu bleiben, heilen Wunden also von der mittleren Schicht, der Unterhaut (Dermis), ab.
Die Dermis besteht in ihrer Struktur aus Kollagenfasern, welche die Straffheit der Haut bestimmen, und Hyaluronsäure, welche zwischen den Kollagenfasern für die Bindung von Wasser zuständig ist. Die Fibrozyten und
Fibroblasten in der Dermis sind grundsätzlich für den Unterhalt der Strukturen verantwortlich. Bei einer Verletzung mit Gewebeverlust teilen sich die Fibroblasten der Dermis und bilden das verlorengegangene Gewebe nach.
Nach der Entzündungsphase stellt sich die Proliferationsphase mit der Teilung der Fibroblasten ein. Die Fibroblasten haben die Fähigkeit, sich zu bewegen und zu vermehren. Dabei bilden sie neue Kollagenfasern und Hyaluronsäure. Die Fibroblasten sind ausserdem auch in der Lage, miteinander Kontakt aufzunehmen und dabei durch ihre Kontraktionsbewegungen die Wunde zu verkleinern. Mit der Wundkontraktion und der Gewebeneubildung wird die Wunde kleiner. Parallel zu dieser Phase der Wundkontraktion entstehen auch neue Blutgefässe in der Wunde, welche die Nähr- und Sauerstoffversorgung sicherstellen.
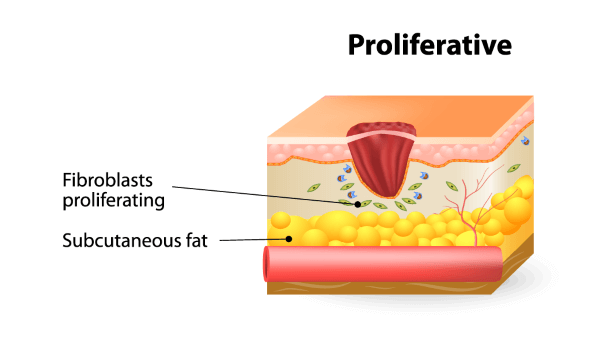
Praktische Tipps zur Proliferationsphase
Die Proliferationsphase ist eine wahrlich bewegte Phase. Neues Gewebe muss gebildet werden, die Zellen in der Dermis müssen sich vermehren und dabei beweglich bleiben. Diese Zellbeweglichkeit kann am besten gewährleistet werden, wenn innerhalb der Wunde eine gewisse Feuchtigkeit herrscht. In einem wässerigen Milieu bewegen und vermehren sich die Fibrozyten auch besser. Unter einem Verband ist es also sinnvoll,
Feuchtigkeit zu halten, zum Beispiel mit dem Zusatz einer wasserspendenden Unterlage wie einer Crème.
Hyaluronsäure ist ein natürlicher Hautbestandteil. Die Hyaluronsäure besteht aus einer Zuckereinheit (einem Disaccharid), welche in der Dermis von den Fibroblasten gebildet wird. In der Dermis kommt die Hyaluronsäure mit einem durchschnittlichen Molekulargewicht von etwa 300 kDa vor.
Damit gehört die Hyaluronsäure in der Dermis zu den eher kurzkettigen Hyaluronsäure-Molekülen, welche jedoch nach wie vor ihre hohe Wasserbindungsfähigkeit beibehalten.
Eine Wundcrème mit hohem Wassergehalt und Hyaluronsäure das Milieu in der Wunde feucht zu halten und so die Wundheilung zu fördern. Die Proliferationsphase wird durch die Hyaluronsäure massgebend unterstützt.
Die Epithelisationsphase
Die Krönung der Wundheilung wird mit der Epithelisierung erreicht. Nachdem die Dermis durch die Vermehrung der Fibrozyten und Kontraktion verschlossen wurde, beginnen sich vom Wundrand startend die Keratinozyten zu vermehren um die Wunde abschliessend abzudecken. Auch die oberste Schicht der Haut, die Epidermis, ist durch das Vorhandensein von Hyaluronsäure gekennzeichnet.
Die Epidermis besteht aus Keratinozyten. Die Keratinozyten in der Basalschicht durchlaufen eine Reifungsphase während ihrer Wanderung an die Zelloberfläche. Einmal auf der
Hautoberfläche angelangt, bilden sie die Kornealschicht und schilfern ab.
Die untersten Zellschichten der Epidermis sind wie die Fibrozyten in der Dermis in der Lage, Hyaluronsäure zu bilden. Sie brauchen diese, um sich zu teilen und zu bewegen, auch während der gewöhnlichen Erneuerung der Haut. Bei einer Verletzung der Haut brauchen die Keratinozyten umso mehr Hyaluronsäure und ein feuchtes Milieu, um sich optimal zu teilen und zu bewegen.
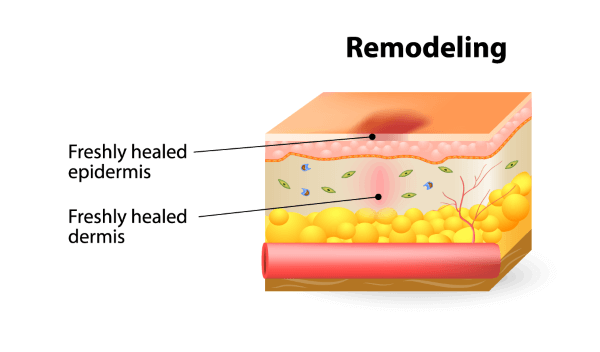
Praktische Tipps zur Epithelisationsphase
Die Epithelisationsphase stellt den Abschluss der Wundheilung dar. Ausschlaggebend für die optimale Vermehrung der Keratinozyten ist wie in der Proliferationsphase die Gewährung
eines hydrierten Milieus, um die Beweglichkeit der Zellen zu ermöglichen. Auch wenn das Ende der Wundheilung in Sichtweite steht, sollte auch während dieser Phase ein Verband mit
hydrierender Unterlage verwendet werden.Eine Crème mit einem hohen Wasseranteil und Hyaluronsäure eignet sich hierfür optimal.

